Nota dell’autore (2026). Questo testo è l’introduzione di un manuale di gestione dello studio dentistico che ho scritto nel 2001. Lo ripubblico oggi nella sua forma originale, senza modifiche. Il motivo è semplice: rileggendolo, mi sono accorto che descrive ancora con esattezza la situazione attuale di molti studi. I temi che tratta — l’orientamento al cliente, il ruolo del team, la costruzione di un’offerta competitiva, la soddisfazione come misura del risultato — continuano a essere presentati come nuovi nelle iniziative formative rivolte ai giovani professionisti. Forse non sono nuovi. O forse, semplicemente, ogni generazione deve scoprirli da sé. In ogni caso, vale la pena rileggerli.
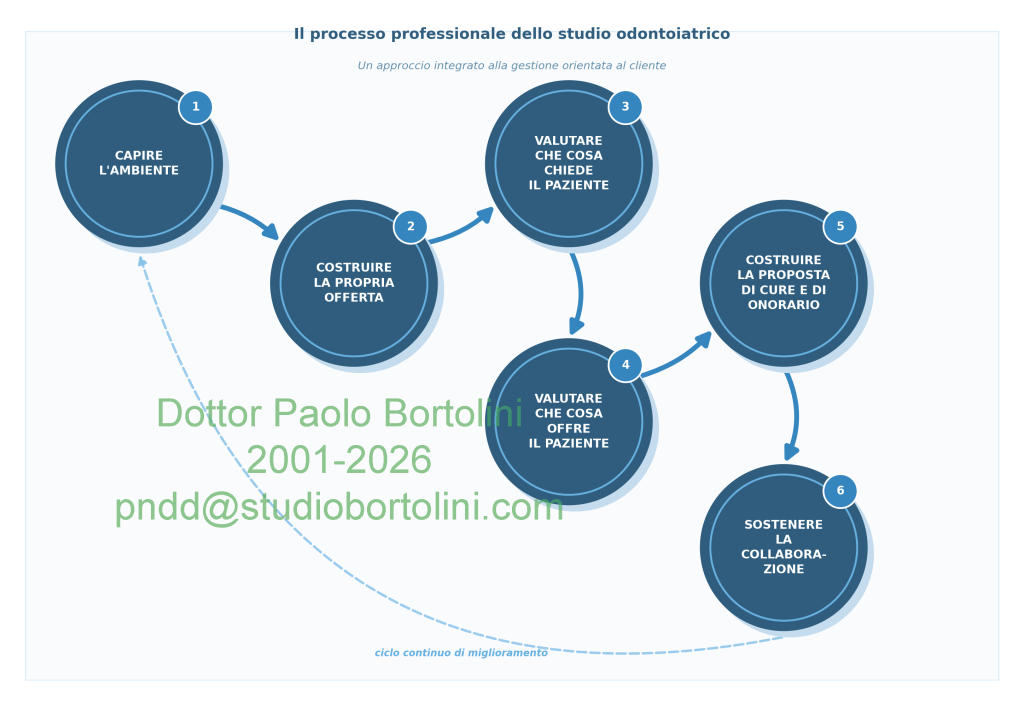
Per comprendere e attuare più facilmente i metodi suggeriti dal presente volume, è opportuno valutare i presupposti che ne hanno ispirato le indicazioni di comportamento e gli esempi comunicativi. In questo capitolo saranno perciò proposti i principali aspetti concettuali posti alla base dell’intero lavoro, che sviluppano un approccio generale alla gestione dello studio dentistico. Si consiglia di procedere a un’attenta lettura di questo capitolo prima di affrontare le parti più pratiche.
Affrontare le concrete scelte operative — i comportamenti e le decisioni che riguardano la propria struttura professionale — senza una visione preliminare generalistica, capace di aiutare il professionista a collocare la propria attività nel suo contesto sociale ed economico e a coglierne le caratteristiche essenziali per quanto riguarda la relazione con il cliente, rischia di rendere frammentarie e poco coerenti le scelte medesime, generando incertezze, ritardi, sprechi.
La proposta teorica delineata in questo capitolo si basa su un modello evolutivo della realtà professionale odontoiatrica, che intende spiegare in modo semplice i cambiamenti avvenuti negli anni: da una parte riguardo alla domanda di cure e di servizi che il pubblico rivolge agli odontoiatri, dall’altra riguardo ai criteri ispiratori delle scelte gestionali con cui questi ultimi cercano di soddisfarla attraverso le loro organizzazioni individuali, i loro studi dentistici. In altre parole, analizzeremo i mutamenti delle relazioni fra domanda e offerta di cure dentistiche.
Utili concetti — quali le forme di competizione fra gli studi, le motivazioni alla base delle decisioni dei pazienti sull’accesso alle cure e sulle loro caratteristiche desiderate, la dinamica dei costi della professione — si possono definire più agevolmente se inquadrati a partire, appunto, da un’analisi dei mutamenti di mercato che hanno interessato nel tempo l’odontoiatria. L’orizzonte temporale nel quale collocare tali mutamenti potrebbe interessare l’ultimo trentennio.
Inoltre, sottolineare l’aspetto dinamico dei comportamenti gestionali aiuta a creare la necessaria attenzione agli effetti che, incessantemente, il mutamento sociale e lo sviluppo di nuovi modi di fruizione dei servizi creano sulle attività umane, postulando una costante revisione delle procedure operative messe in atto — dunque creando una necessità, a nostro avviso crescente, di tempo da dedicare a questi aspetti di ragionamento, studio dei comportamenti, prove ed errori.
Nella prima tabella di questo paragrafo si propone il confronto di alcuni aspetti della relazione fra la domanda e l’offerta in questo ipotetico spazio di tempo. Parallelamente anche gli aspetti gestionali si sono adeguati e, nella seconda tabella, se ne propone una selezione, sempre osservata in due momenti differenti.
Caratteri generali della domanda e dell’offerta di cure odontoiatriche
| Ieri | Oggi |
|---|---|
| Piccola gamma di soluzioni di cura per i vari problemi odontoiatrici del pubblico, correlata al livello di conoscenze della disciplina e della tecnologia disponibile; contenuti investimenti in formazione e addestramento; ottenimento di economie di scala. | Amplissima gamma di soluzioni di cura, tecniche e dei materiali per i vari problemi odontoiatrici, come conseguenza del progresso della disciplina e della tecnologia; alti costi di aggiornamento e di apprendimento; difficoltoso abbassamento dei costi unitari di produzione. |
| Notevole potere di mercato da parte degli offerenti, grazie al loro ridotto numero relativo e alla scarsa informazione a disposizione fra il pubblico, che esprimeva in prevalenza atteggiamenti da “utente”, accettando acriticamente le condizioni di servizio offerte. | Ridotto potere di mercato degli offerenti, a causa dell’incremento del loro numero relativo e della elevata informazione diffusa fra il pubblico, che assume atteggiamenti da “cliente”, consapevole di avere il potere di condizionare il rapporto. |
| Ridotte normative e controlli consentivano l’esercizio professionale a costi di impianto e strutturali contenuti. | Lo sviluppo normativo porta con sé un incremento tendenziale dei costi di impianto e strutturali dello studio, incidendo in particolare sul costo orario. |
| Minore diffusione sociale della cultura su sicurezza e rischio igienico-sanitario consentivano minore incidenza dei costi fissi e variabili e minori tempi unitari di occupazione della poltrona. | La massima attenzione al problema del rischio comporta l’incremento delle procedure di preparazione e riordino, richiedendo attrezzature specifiche, maggior quantità di strumentazione e di personale, aumentando costi e tempi. |
| La maggior disponibilità di tempo e la maggior facilità negli spostamenti producevano una maggiore flessibilità del pubblico alle esigenze di programmazione degli appuntamenti negli studi. | Per le mutate condizioni generali di vita, oggi è allo studio che viene richiesta flessibilità nei confronti delle esigenze di programmazione del tempo del pubblico, dovendo spesso sovrautilizzare le proprie risorse. |
| La domanda di servizi generalmente espressa dal pubblico si accontentava di risposte di stretta pertinenza odontoiatrica, in modo correlato alla ristretta gamma di soluzioni disponibili, delegando all’autorità dell’odontoiatra la scelta delle soluzioni di cura. | Il pubblico, influenzato da una pluralità di fonti di informazione, chiede all’odontoiatra risposte più generali, che coinvolgono la sfera della salute e dell’estetica, discutendole. Ciò porta a un uso più esteso della comunicazione e della contrattazione, richiedendo all’odontoiatra l’acquisizione di competenze specifiche. |
Alcuni mutamenti di principio nell’azione gestionale
| Ieri | Oggi |
|---|---|
| Lo sviluppo dello studio è valutato come aumento numerico del numero di pazienti visti; l’indice di dimensione è il numero delle poltrone. | Lo sviluppo dello studio è visto come capacità di far crescere la coscienza del paziente relativamente alla sua salute odontoiatrica; l’indice di dimensione è il valore annualmente prodotto. |
| L’obiettivo della gestione è la massimizzazione del profitto, cioè la tendenza a ridurre comunque i costi, indipendentemente da considerazioni qualitative. | L’obiettivo della gestione è la soddisfazione del cliente, all’interno di uno sforzo di riconoscimento delle varie soggettività di cui la clientela è portatrice. |
| La risorsa principale è l’odontoiatra, che assomma in sé la maggior parte di funzioni e di responsabilità gestionali; si pone poca attenzione alle attività di reclutamento, selezione, formazione e addestramento del personale. | La risorsa principale è il team; l’aumento della complessità rende impossibile la leadership basata sul concetto del “dentista re”; il personale diventa la risorsa strategica e il maggior investimento dello studio. |
| I criteri di organizzazione del lavoro e di delega operativa al personale si basano sulla definizione dall’alto di procedure rigide, sugli ordini di servizio, sulle punizioni. | L’organizzazione del lavoro punta alla soluzione dei problemi attraverso metodiche dialettiche di cui la riunione è espressione. Si punta a sviluppare la competenza e il senso di responsabilità del personale. |
| L’attenzione del titolare dello studio e del personale, le scelte concrete, sono focalizzate sull’operatività clinica. | L’attenzione è definitivamente focalizzata sul paziente; le scelte operative, strutturali e ambientali sono valutate dal giudizio che lui esprime. |
Il prodotto dell’attività odontoiatrica
Nelle proposte pratiche del manuale — o meglio nel loro effetto sui comportamenti dello studio e sulla comunicazione rivolta ai pazienti — è incorporata una particolare visione dell’oggetto della professione, cioè del suo prodotto, o, per usare un linguaggio più specifico, di che cosa è effettivamente offerto alla propria clientela, attuale e potenziale. Questa precisazione è importante, perché in base alle caratteristiche che si danno a questa definizione di offerta possono cambiare, anche radicalmente, gli esiti dei procedimenti organizzativi, di comunicazione e anche di valutazione economica messi in atto nello studio. Basta scegliere un preciso punto di vista, fra alcuni possibili, per creare, quasi automaticamente, notevoli differenze per quanto attiene l’impostazione della relazione con il paziente, le parole che con lui verranno usate nelle varie occasioni di comunicazione, le condizioni operative ed economiche del rapporto.
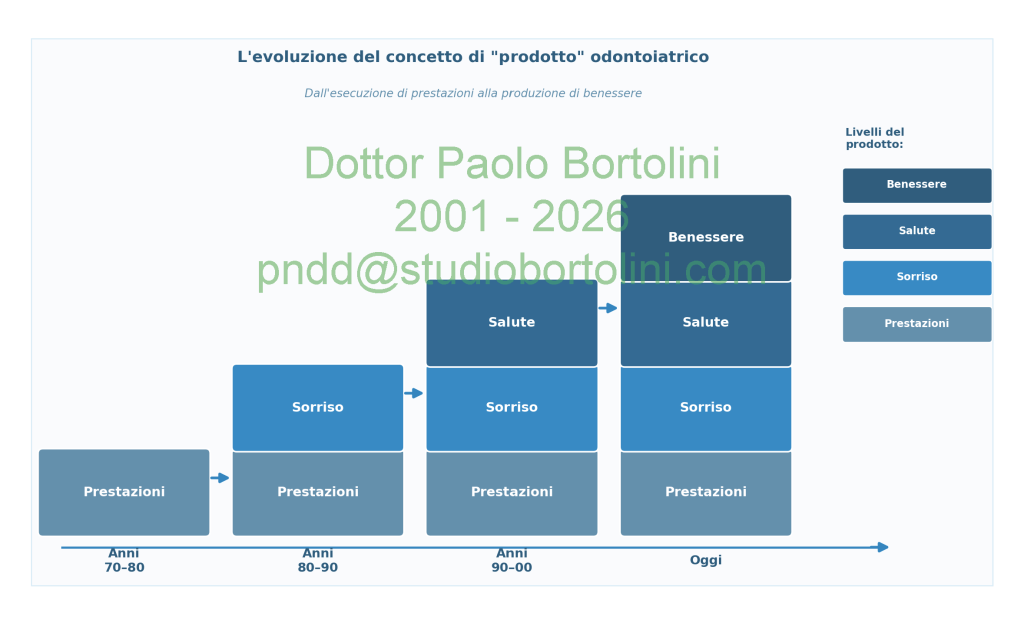
Si assumerà dunque, nel manuale, che lo studio dentistico ai pazienti non offra solo prestazioni, ma, attraverso esse, benessere. In questo modo, da un lato si qualifica generalmente il prodotto — in quanto lo si rende difficilmente valutabile solo in termini di costi — dall’altro lato si introduce a priori, indubbiamente valorizzandolo, un forte aspetto di soggettività nella relazione con il paziente. Si noti che, in quanto il concetto di benessere varia da persona a persona, il valore di una medesima cura per un paziente può in tal modo assumere una dimensione ben diversa rispetto a un altro. Estendendo questo concetto di prodotto all’intera clientela dello studio, si può affermare che l’azione del dentista, elevando il benessere di un gruppo di persone, eleva la qualità di vita dell’ambiente sociale in cui il gruppo è inserito.
Il concetto che lo studio dentistico produce benessere è il punto di arrivo di una evoluzione che ricalca l’innalzamento dei bisogni espressi nelle nostre società. Il manuale ne propone lo sviluppo attraverso uno schema evolutivo del concetto di “prodotto” odontoiatrico, che va dalla semplice prestazione tecnica verso una dimensione sempre più ampia di servizio alla persona.
Orientare al cliente l’attività
Con il sostegno teorico di quanto finora affermato, si può descrivere un approccio gestionale di tipo generale che si chiama “orientamento al cliente”. Lo si può definire, in primo luogo, un atteggiamento mentale, una sorta di mantra, destinato a rendere i risultati concreti dei ragionamenti del professionista — cioè le sue scelte operative, strutturali e di comportamento — funzionali a ottenere la soddisfazione del cliente, vista senza dubbio come la condizione necessaria per ottenere la propria. Si deve intendere che tale approccio pervada ogni scelta presa nell’attività professionale.
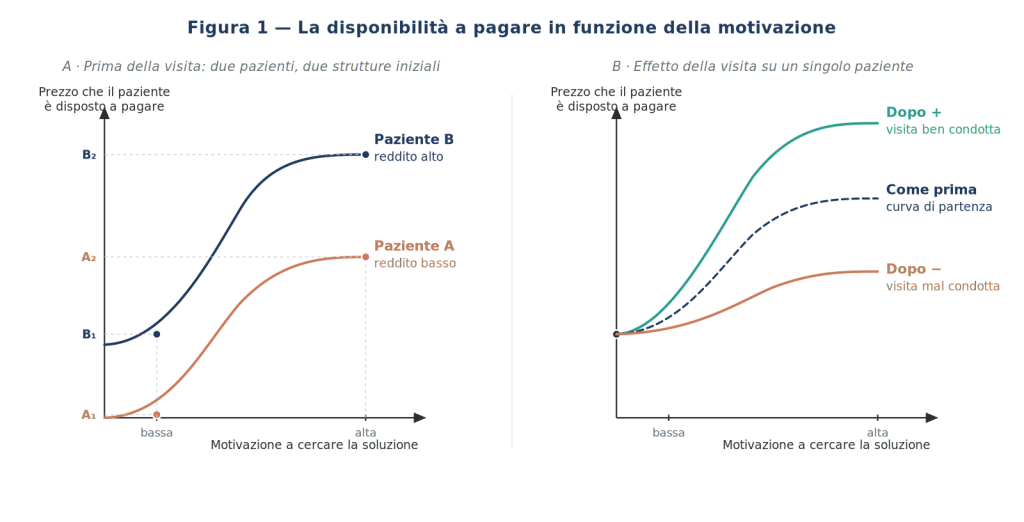
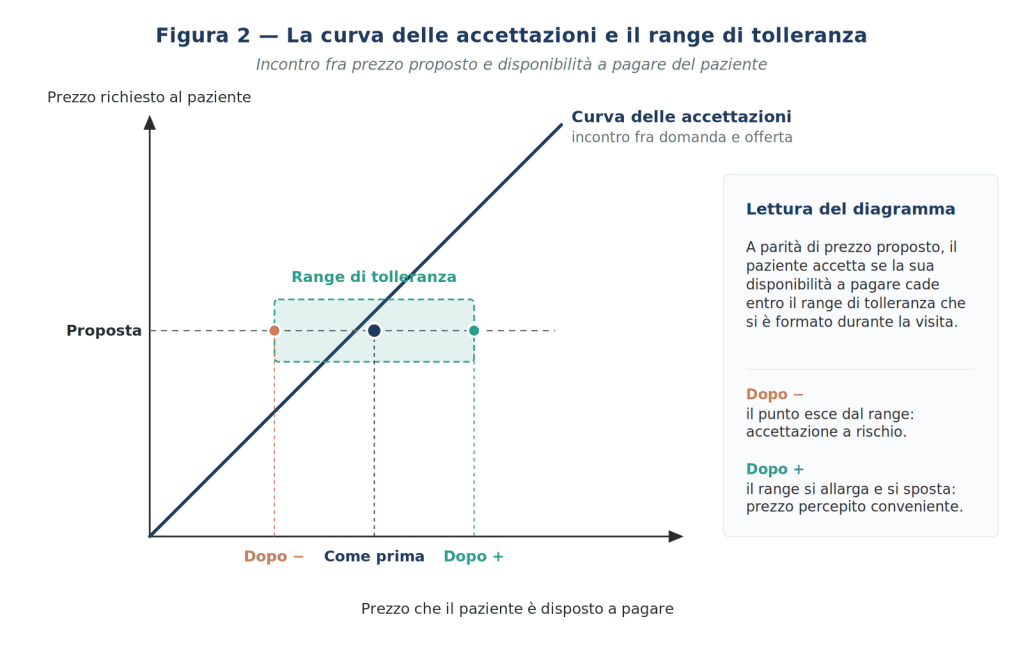
La conseguenza più importante, e del tutto ovvia, di questo atteggiamento si evidenzia nell’importanza da attribuire alle finalità e alle conseguenti procedure operative delle fasi preliminari all’inizio di un ciclo di cura, sia per il paziente del tutto nuovo che per quello precedentemente già curato. Si tratta, semplicemente, di capire, nel minor tempo possibile e con il minor costo possibile, che cosa egli chiede al professionista e quali sono le probabilità di dargli ciò che si aspetta. Espletare questo processo conoscitivo conduce a prendere le decisioni sul piano delle proposte di cura e di onorario e delle condizioni del rapporto che, a seconda della qualità del procedimento, porteranno a una maggiore o minore soddisfazione del paziente al termine della cura.
Il concetto di soddisfazione che il manuale integra nelle sue proposte è di tipo razionale, trattandosi di una divisione:
Grado di soddisfazione = Risultato ottenuto secondo il paziente dopo la cura / Aspettative del paziente prima di essere curato
Il risultato calcolato di questa espressione sarà:
- pari a 1, quando il paziente ritiene di aver ottenuto quanto si aspettava (soddisfatto);
- maggiore di 1, quando il paziente ritiene di aver ottenuto più di quanto si aspettava (più che soddisfatto);
- minore di 1, quando il paziente riterrà di aver ottenuto meno di quanto attendeva.
In conclusione, se si potessero descrivere in modo esatto i due fattori di questa divisione, il problema di sapere in anticipo che cosa vuole il paziente e poi se è stato soddisfatto di quanto ha ricevuto sarebbe risolto con sforzi assai ridotti. Il manuale proporrà proprio questa operazione, cioè la trasformazione di aspetti soggettivi e qualitativi in indici numerici.
Conoscere l’ambiente e la clientela
L’approccio alle soluzioni gestionali di uno studio odontoiatrico dovrebbe sempre partire da una valutazione dell’ambiente in cui opera. Questa parola “ambiente” si può anche definire, più semplicemente, come zona o piazza. Ciò significa che le scelte concrete che il dentista fa devono tenere conto in primo luogo del tipo di clientela che si desidera assistere, in quanto prodotto di un dato ambiente.
Capire l’ambiente significa sostanzialmente valutarne gli aspetti geografici e urbanistici, demografici, economici e culturali, che si ritiene caratterizzino in un dato momento storico il bacino di utenza a cui lo studio si rivolge. Tali aspetti generali si trasformano, quando i pazienti si presentano in studio, in alcune caratteristiche specifiche della loro richiesta in termini di orari, ampiezza e qualità delle cure, livello degli onorari, comfort nella permanenza presso lo studio, del rapporto con l’odontoiatra e il personale. Se è vero che ogni individuo è diverso da un altro, e che quindi la gamma delle richieste è potenzialmente infinita, la realtà spinge invece a osservare che, nei vari ambienti, vi è una certa aggregazione delle singole individualità attorno a una ripetitività delle richieste, tanto da poter parlare di tipologie di clientela, fenomeno che, nel linguaggio del marketing, si indica con la frase segmentazione della domanda.
A tal proposito, va osservato che:
- uno specifico ambiente può produrre più di una tipologia di clientela e, normalmente, uno studio ha a che fare con alcune di esse e non con una soltanto;
- l’azione comunicativa dell’odontoiatra, l’intera gamma delle sue scelte operative e strutturali hanno il potere sia di selezionare, fra questa pluralità di tipologie, quelle ritenute più adatte, sia di influenzare gli elementi sui quali la clientela perviene alle proprie scelte, modificando quindi i caratteri tipici della richiesta di una tipologia e i suoi comportamenti;
- si può affermare che più dura la presenza di uno studio in un dato ambiente, più si viene a creare una sorta di adattamento reciproco, per cui i nuovi pazienti tenderanno ad assomigliare ai precedenti come tipologia e comportamenti — fenomeno che può assumere connotazioni sia negative, qualora la tipologia attirata non sia di soddisfazione, sia positive, in caso contrario.
Come individuare e descrivere, in modo utile, una tipologia di clientela? Nel manuale si assume un particolare modello descrittivo delle richieste e delle caratteristiche di ogni singolo paziente, in grado di determinarne una misura oggettiva. Si propone di aggregare queste individualità, mano a mano che vengono conosciute, per similitudine, derivando così un ragionamento per gruppi omogenei — appunto le tipologie. Il modello è articolato sui seguenti parametri:
- le aspettative rispetto a quanto si desidera ricevere dal servizio;
- la collaborazione che il paziente vuole o può dare;
- la disponibilità a spendere.
Il capitolo dedicato alla visita presenta un metodo per eseguire le misure di questi parametri, grazie a modelli razionali in grado prima di determinarli e poi di aggregarli. Applicando il metodo nel tempo, si potrà pervenire a una dettagliata conoscenza e a una classificazione della propria clientela. Questa informazione è essenziale per eseguire le scelte operative e strutturali e le loro modifiche, che caratterizzano la vita professionale di ogni studio.
L’analisi ambientale si completa osservando un importante ulteriore fattore: l’azione degli altri professionisti o, usando un termine corrente, la concorrenza. Costruire la propria offerta significa quindi, in ultima analisi, definire la propria fisionomia competitiva, cioè i motivi di diversità rispetto agli studi concorrenti.
Costruire la propria offerta in modo competitivo
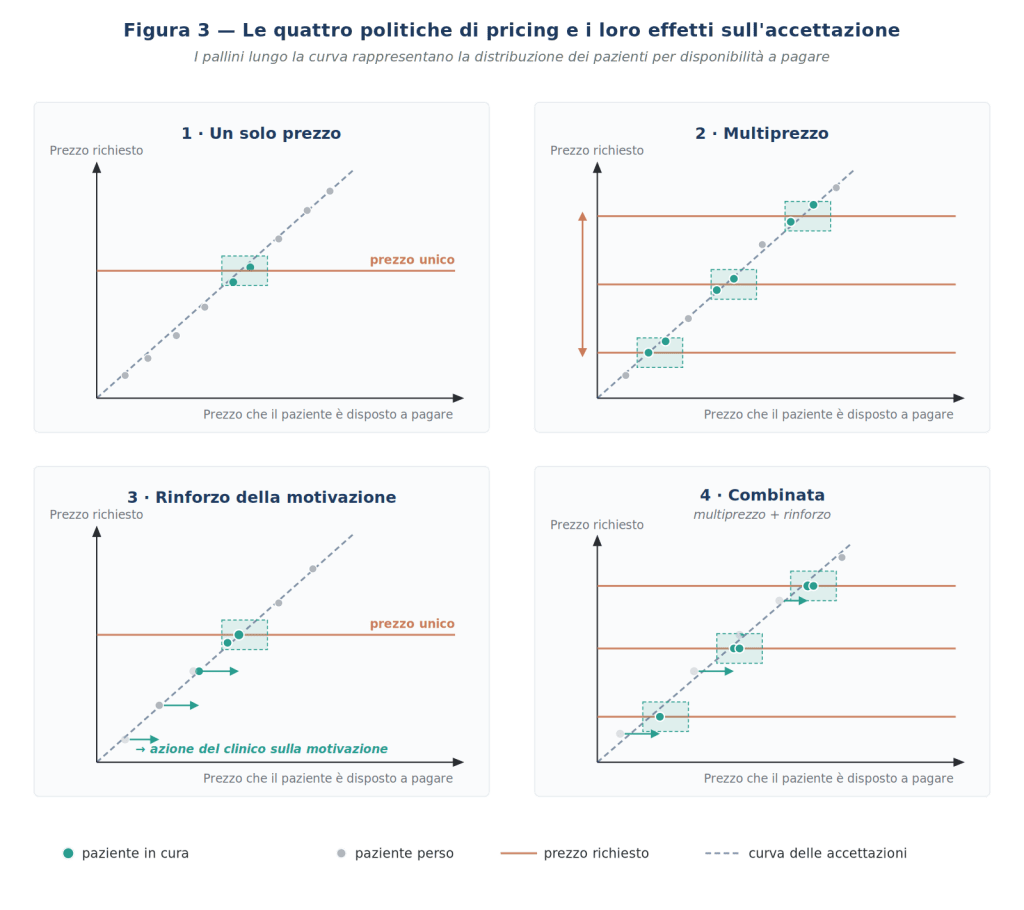
Eseguita l’analisi dell’ambiente, riconosciute le tipologie di clientela che affluiscono o possono affluire allo studio, considerata l’azione dei colleghi che operano nel medesimo bacino di utenza, il professionista può concretizzare la sua offerta in modo conforme a quanto acquisito. Si tratta di prendere decisioni funzionali, sugli elementi costitutivi e tangibili della propria offerta di cure e servizi, alle convenienze individuate. Tale aspetto della conduzione professionale dell’attività si sviluppa sempre su orizzonti temporali medio-lunghi, assumendo perciò una rilevanza strategica.
In generale possiamo indicare tre distinti comportamenti strategici, che possono anche susseguirsi nel tempo:
- Lo studio adegua i suoi comportamenti e la sua struttura alla tipologia di clientela che è riuscito ad attirare. Di fatto una strategia di mantenimento, di solito accompagnata da azioni mirate ad aumentare la fidelizzazione della clientela — cioè ad aumentare la frequenza delle visite pro-capite — e da sforzi per l’ottenimento di economie di scala per ridurre il costo orario.
- Lo studio adotta comportamenti e caratteri strutturali conformi a una tipologia di clientela esistente nell’ambiente, ma che ancora non viene in studio, e che si desidera attrarre. Strategia di riposizionamento: qui sono necessari sforzi per aumentare la quantità di comunicazione verso l’esterno, possibilmente verso ambienti sociali mirati, anche tramite contatti personali.
- Lo studio investe in comportamenti e struttura in modo tale da modificare le richieste espresse dalle tipologie di clientela già presenti. Strategia di educazione: richiede molto impegno nella comunicazione interna allo studio, nell’organizzazione e nella formazione del personale.
Attuare una strategia competitiva significa impostare in sequenza, e in modo coerente fra loro, tre fattori:
- definire i propri obiettivi professionali;
- comunicare efficacemente il contenuto delle proprie politiche professionali;
- adeguare i propri fattori distintivi dello studio.
La rilevanza competitiva di questa impostazione si coglie osservando che gli studi si differenziano in base alle diverse opzioni attuate nei tre fattori indicati, risultando così più o meno graditi al loro pubblico.
Il primo fattore dovrebbe determinarsi coinvolgendo aspetti non solo monetari, ad esempio fissando dei goal per ogni punto di questo elenco: un certo livello di reddito annuale; la qualità della vita in studio; la quantità di tempo libero che si desidera; il mantenimento della salute psicofisica.
Si potrebbe osservare che, specularmente all’indice di soddisfazione del paziente, si può costruire un’identica formula dove a denominatore si pongono, adeguatamente parametrizzati, gli obiettivi per ogni punto dell’elenco, e al numeratore i risultati ottenuti. Tale valore rappresenterebbe la soddisfazione del titolare, e sarebbe interessante confrontarla con quella del paziente e dell’intera clientela.
Il secondo fattore. Occorre porre attenzione a questo passaggio: impiegare tecniche o strumenti di comunicazione senza aver prima definito che cosa si vuole comunicare è un grave errore. Per facilitare questa descrizione del contenuto delle proprie politiche professionali — quelle ritenute gradite alle tipologie di clientela desiderate — si può scrivere una breve frase, un motto, che viene chiamato “missione”, dalla quale derivare tutti gli altri elementi comunicativi, verbali, visuali e scritti, impiegati in studio.
La creazione di questa frase è un’operazione complessa, che tiene conto dell’orientamento al cliente di cui si è detto e che serve per trasferire al paziente e al personale ciò che si offre, perché e come, e che cosa si chiede in cambio. L’obiettivo è quello di favorire l’adesione immediata e collaborativa di entrambi alle proprie politiche professionali. Una frase di missione si potrebbe costruire a partire dalle risposte che si possono dare alle seguenti domande (l’alternativa singolare/plurale evidenzia che nella creazione della frase di missione può essere coinvolto anche il personale):
- Come sto/stiamo lavorando?
- Come vorrei/vorremmo essere fra tre anni?
- Quali sono le mie/nostre convinzioni?
- Come misuro/misuriamo il mio/nostro successo?
Infine, i fattori distintivi — di fatto i connotati strutturali e visibili dell’attività professionale atti a soddisfare congiuntamente le esigenze produttive, qualitative e di immagine, differenziandosi dai colleghi — possono essere i seguenti: la dimensione dell’organico; la posizione dello studio; la superficie dello studio; il numero di poltrone; la tecnologia delle attrezzature; l’immagine degli arredi e delle persone; il livello esecutivo delle prestazioni.
L’intersecarsi dei tre fattori descritti viene a determinare nell’ambiente una pluralità di tipologie di studi, alcune delle quali vincenti e altre perdenti, a seconda del grado di rispondenza che sanno dare alla clientela alla quale si rivolgono.
Il ruolo del paziente nel processo professionale
Nel volume viene ampiamente espresso il concetto di collaborazione — anch’esso, come quello di aspettativa, riportato a un valore numerico. Solitamente l’importanza della collaborazione del paziente si collega al risultato delle cure, quindi a un aspetto essenziale per la sua soddisfazione. Nell’impianto teorico del libro, la collaborazione viene intesa anche negli aspetti in grado di influenzare la soddisfazione del titolare, compresi gli aspetti collegati ai costi.
Esiste una spiegazione molto interessante che aiuta a capire perché questo aspetto comportamentale del paziente — tra l’altro fortemente legato ai fattori ambientali — ha questi effetti sulle due soddisfazioni. Tale spiegazione riguarda una particolarità del processo produttivo dello studio dentistico, che è comune ai processi tipici di numerose altre attività che forniscono servizi alla persona, e che li differenziano in modo radicale dalle ordinarie attività di produzione di beni: il cliente non è soltanto colui che decide se comprare o meno un prodotto fabbricato nell’azienda, avendo impiegato determinate dosi di materie prime, di lavoro umano e delle macchine. Egli è, allo stesso tempo, colui che richiede il prodotto e una delle materie prime del prodotto medesimo.
Come nei procedimenti di fabbricazione dei beni, ove la loro qualità e il costo di produzione (e dunque il loro prezzo) sono influenzati da quelli delle materie prime impiegate, così accade in questi particolari processi produttivi di cui quello odontoiatrico fa parte. Solo che, a differenza di materie prime normali — che possono essere pesate, sostituite se difettose, e dove, se il prodotto finito non è conforme alle richieste si può scartare — nei processi produttivi che hanno come oggetto i servizi resi alla persona si ha a che fare con un materiale le cui caratteristiche sono fuori dal controllo degli operatori, fatto che introduce elementi di aleatorietà nel procedimento, nei suoi costi e nel risultato finale. Il concetto di collaborazione, del quale nel manuale viene data una estesa parametrizzazione, va dunque considerato come un indice di maggiore o minore conformità del singolo paziente alle esigenze operative, dipendenti dalla fisionomia competitiva prescelta dal professionista e dal caso da risolvere, nell’ottica della riduzione dell’aleatorietà dei suoi esiti.
Le decisioni operative, di impostazione delle condizioni del rapporto e di onorario per ogni singolo caso, dovrebbero perciò tenere conto del grado di collaborazione che il paziente offre allo studio. In sintesi, non basta chiedere al paziente che cosa vuole, ma anche che cosa vuole e può offrire allo studio per arrivare alla soluzione del suo problema.
Quanto esposto in questo capitolo va riassunto in una visione di equilibrio fra la soddisfazione del cliente — fine privilegiato dell’azione professionale — e quella del titolare e del personale, vista come condizione necessaria ad assicurare il loro fecondo rinnovarsi, il ritrovare costantemente l’entusiasmo e le motivazioni sufficienti per analizzare, criticamente e positivamente, i loro comportamenti e le scelte strutturali fatte. Il volume propone comportamenti finalizzati al raggiungimento di questo equilibrio, basati sull’organizzazione dei processi di comunicazione con il paziente e la clientela in generale, che sono stati studiati per incorporare le posizioni teoriche descritte.
Paolo Bortolini, 2001 — ripubblicato invariato nel 2026
Filed under: Dati&analisi | Tagged: management odontoiatrico, Paolo bortolini, studio dentistico | Leave a comment »