Una rilettura — alla luce dell’economia comportamentale e del contesto odontoiatrico contemporaneo — del modello che pubblicai su «Mondo Ortodontico» nel 1995.
Nota: questo articolo è stato pubblicato una prima volta in forma più breve. La presente versione, ampliata, integra una sezione sulla cornice etica del pricing odontoiatrico (lo studio come sistema sanitario di prossimità, il sussidio incrociato) e una precisazione sulla natura delle preferenze del paziente. L’integrazione nasce dalla discussione che l’articolo originale ha generato nel mio gruppo Facebook professionale, e in particolare dallo scambio con una collega che ha sollevato osservazioni di sostanza sulle quali ho ritenuto di tornare.
L’apertura, allora e oggi
Nel luglio del 1995, su «Mondo Ortodontico», aprivo un articolo di management con questa domanda: “Vorreste prendere in cura, fra quelli che vi chiedono visita, il più alto numero possibile di pazienti alle tariffe più elevate che si possono praticare?”. La domanda non era retorica ed escludeva esplicitamente il riferimento alle “tecniche di vendita”. Il punto era costruire un modello — uno strumento di pensiero — per individuare e controllare i fattori che determinano l’accettazione o il rifiuto della proposta terapeutica da parte del paziente.
A trent’anni di distanza, riapro quel modello e mi accorgo che la diagnosi che lo motivava — “contrazione della spesa per consumi in ampie fasce di popolazione” e “forte concorrenza fra colleghi” — descrive il contesto del 2026 ancora meglio di quello del 1995. Anzi: oggi quella stessa analisi è il punto di partenza di buona parte della letteratura gestionale odontoiatrica seria, dove ormai si dice senza giri di parole che in odontoiatria l’età dell’oro è terminata con il cambio del millennio.
Il modello che proposi nel 1995 ha quindi più rilevanza oggi che allora. Manca però di un linguaggio: quello dell’economia comportamentale, che nel 1995 non era ancora entrata nella cassetta degli attrezzi del consulente di studi dentistici. Riprendo qui il modello aggiungendo questo linguaggio, aggiornando i riferimenti, ridisegnando i grafici e — soprattutto — collegandolo al gap che oggi vedo nella letteratura odontoiatrica gestionale italiana.
Il lato della domanda: un angolo che oggi nessuno copre
Se si scorre la produzione editoriale italiana degli ultimi cinque anni sul pricing odontoiatrico, si trovano essenzialmente tre filoni.
Il primo, quantitativamente dominante, riguarda gli adempimenti normativi del preventivo dopo la Legge Concorrenza 124/2017: come scriverlo, quali voci indicare, quale valore probatorio ha. È un filone utile ma orizzontale al nostro tema.
Il secondo è quello della “vendita etica” e della comunicazione clinica di valore. Sostiene — giustamente — che il preventivo non è un atto commerciale ma il sigillo di una relazione terapeutica, e che il paziente accetta quando si sente “capito” prima che “convinto”. Nelle sue versioni migliori si aggancia alla letteratura sulla relazione medico-paziente e al concetto di patient journey; nelle versioni peggiori scivola nel motivazionale e nelle “tecniche di chiusura”. In entrambi i casi resta a livello qualitativo, senza un modello formale.
Il terzo è il filone gestionale-processo, oggi piuttosto sviluppato. Tratta il pricing come processo organizzativo dello studio: stima dei costi standard, metodo del profitto obiettivo, margini (forfait, rischio, sconto), governance del preventivo. È un approccio metodologicamente eccellente, ma — attenzione — è interamente situato sul lato dell’offerta: il prezzo si forma a partire dalla struttura costi dello studio.
Quello che manca, e che il modello del 1995 fornisce, è una cornice analitica per capire come si forma il prezzo dal lato della domanda, ovvero nella testa del paziente. Senza questa cornice, un preventivo costruito perfettamente lato costi può essere rifiutato senza che il titolare dello studio capisca perché — e attribuirà allora il rifiuto al “paziente tirchio”, al “mercato impazzito” o ai “concorrenti che svendono”, quando invece la spiegazione è di altra natura.
Le tre assunzioni del modello, oggi
Il modello poggia su tre assunzioni, che riformulo qui in linguaggio aggiornato.
Prima assunzione — Il problema clinico e il reddito sono variabili esogene. Il problema odontoiatrico è dato dalla diagnosi formulata dal clinico: la sua gravità, complessità e urgenza non sono negoziabili. Il reddito del paziente è dato dalla sua situazione economica, classificabile in modo approssimativo in basso, medio, alto. Su nessuna di queste due variabili lo studio può agire, e nessuna delle due cambia nel corso della visita. Vanno prese come parametri.
Seconda assunzione — La motivazione è l’unica variabile su cui si può agire. La motivazione del paziente a risolvere il problema si compone di due strati distinti: una componente oggettiva, fatta di disagio funzionale (impossibilità di masticare, di parlare, di sorridere) e di dolore; e una componente soggettiva, fatta delle informazioni che il paziente possiede, della sua cultura sanitaria e della sua personalità. La componente oggettiva è anch’essa quasi-esogena: o c’è dolore o non c’è. La componente soggettiva, invece, è interamente plasmabile dall’azione dell’odontoiatra durante la visita. Lì sta tutto il margine di manovra.
Terza assunzione — La motivazione è osservabile in due momenti distinti: all’inizio della visita, quando il paziente entra con la sua “idea iniziale di prezzo accettabile”, e alla fine, quando esce con un’idea aggiornata. Tra i due momenti si gioca tutto l’esito della proposta terapeutica.
Queste assunzioni sono quasi banali — e questa è la loro forza. Permettono di concentrare l’attenzione sulla sola variabile davvero controllabile (la componente soggettiva della motivazione), ed è esattamente la mossa che l’economia comportamentale, da Kahneman a Thaler, ha sistematizzato negli ultimi vent’anni nella letteratura sulla scelta sotto incertezza: in ogni decisione economica reale convivono uno strato razionale e uno strato di euristiche e percezioni, e quest’ultimo è il vero campo di gioco per chi deve presentare una proposta.
Come si forma la disponibilità a pagare: le proposizioni del modello
Dalle tre assunzioni discendono tre proposizioni operative.
Prima proposizione. Per uno stesso problema clinico, e a parità di reddito, individui diversi hanno una motivazione diversa a cercare la soluzione. La differenza dipende sia dalla componente oggettiva (un dente che fa male giorno e notte motiva diversamente da una malocclusione asintomatica) sia da quella soggettiva (un paziente con cultura sanitaria elevata e bassa avversione al rischio si comporta diversamente da uno informato male e ansioso).
Seconda proposizione. La quota relativa del bilancio personale che un paziente è disposto a impiegare è in relazione diretta con la sua motivazione: a motivazione più alta corrisponde una quota più alta nella scelta fra consumi alternativi, dato il guadagno di salute che il trattamento gli promette. Questa è, in sostanza, la riformulazione clinica di un risultato classico della health economics: la disponibilità a pagare per un bene sanitario cresce in modo non lineare con l’utilità attesa percepita, non con il costo oggettivo della prestazione.
Terza proposizione. A parità di problema e di motivazione, l’ammontare effettivo in denaro che un paziente può spendere dipende dal livello assoluto del suo reddito. Due pazienti egualmente motivati, ma con redditi diversi, esprimeranno disponibilità a pagare in valori assoluti diversi. Non è un’osservazione banale, perché spiega perché, lavorando bene sulla motivazione, si possono comunque raggiungere pazienti di fasce di reddito diverse — purché si offrano loro proposte coerenti con la loro capacità di spesa.
Queste tre proposizioni si possono visualizzare in un singolo diagramma (Figura 1), che restituisce due informazioni in un colpo d’occhio: la diversa “altezza” della curva motivazione/disponibilità a pagare per pazienti con redditi diversi (pannello sinistro), e la possibilità — su un singolo paziente — che la curva venga spostata verso l’alto o verso il basso dall’azione del clinico durante la visita (pannello destro).
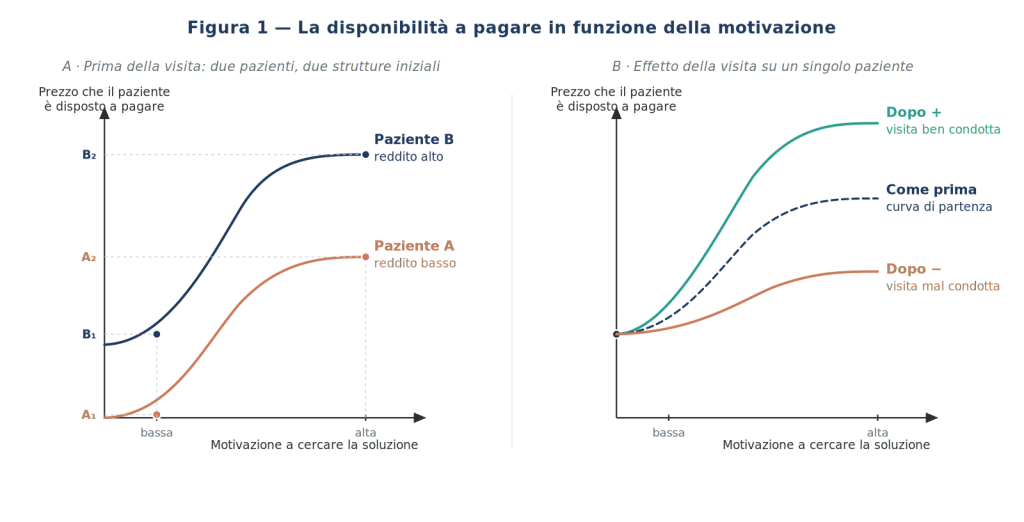
Va sottolineato che la forma reale di queste curve, da quanto ho potuto osservare in trent’anni di consulenza a studi dentistici, è verosimilmente di tipo logistico (a “esse”): bassa e piatta per livelli di motivazione molto bassi, ripida nella zona centrale, di nuovo piatta — per via dei vincoli di reddito — quando la motivazione è satura. È la forma rappresentata in Figura 1, che corregge la linearizzazione adottata nella versione del 1995 per ragioni puramente grafiche.
Il “range di tolleranza” e la curva delle accettazioni
A questo punto entra la parte più delicata del modello e, secondo me, la più sottovalutata. Il paziente non accetta un prezzo solo quando questo coincide esattamente con la sua disponibilità a pagare. Accetta entro un range di tolleranza intorno al punto di disponibilità: se il prezzo richiesto è leggermente più basso, accetta percependo “convenienza”; se è leggermente più alto, accetta accettando uno “sforzo”; se cade fuori dal range, rifiuta.
Tre cose vanno notate su questo range.
Primo: la sua ampiezza cresce con il reddito. Un paziente a reddito basso ha un range stretto, perché ogni euro pesa e l’errore di valutazione costa caro. Un paziente a reddito alto ha un range largo, perché può assorbire variazioni anche significative senza percepirle come sacrificio.
Secondo: la sua simmetria non è scontata. Per ragioni che oggi conosciamo grazie alla prospect theory di Kahneman e Tversky — e in particolare al principio di avversione alle perdite — la parte “alta” del range (prezzo più caro del previsto) è, in molti pazienti, percettivamente più stretta della parte “bassa” (prezzo più conveniente del previsto). Detto in altri termini: superare di poco l’aspettativa del paziente è più rischioso che restarci sotto della stessa quantità.
Terzo: il punto centrale del range, cioè la disponibilità a pagare attesa, non è stabile durante la visita. È quello che il clinico lavora, anche senza accorgersene, ogni volta che spiega una diagnosi, mostra un’immagine radiografica, racconta l’esito atteso, descrive i materiali. In quei momenti sta agendo sulla componente soggettiva della motivazione, e quindi sposta il centro del range. Se lo sposta verso destra, il prezzo che lo studio aveva pensato di richiedere cade dentro un range nuovo, più alto e più ampio. Se lo sposta verso sinistra — e questo accade quando la visita è gestita male — il prezzo che era nel range ne esce, e il paziente rifiuta.
La rappresentazione grafica più utile è la curva delle accettazioni: la retta inclinata di 45° nello spazio prezzo-richiesto / prezzo-disponibile, che rappresenta il luogo geometrico dei punti in cui domanda e offerta coincidono. Il “range di tolleranza” è la fascia attorno a questa retta entro la quale il paziente accetta comunque (Figura 2).
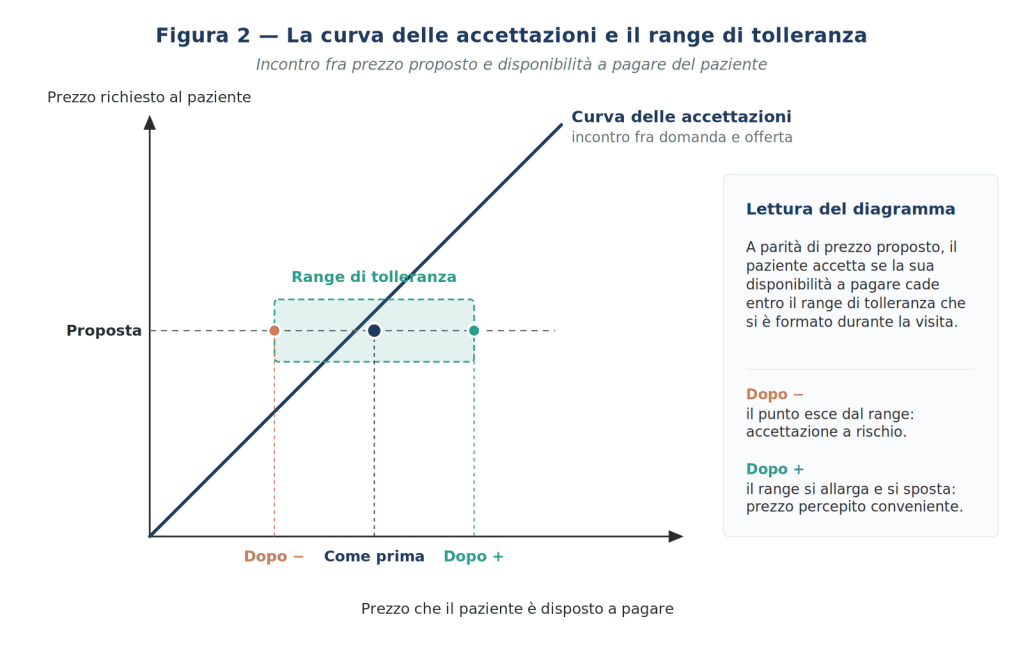
Osservazione contro-intuitiva ma decisiva: il paziente non accetta un prezzo perché è oggettivamente basso, ma perché è coerente con il range che si è formato nella sua testa durante la visita. Lo stesso identico prezzo, presentato a fine di una visita ben condotta, può essere accettato da un paziente che lo avrebbe rifiutato a inizio visita.
Quattro politiche di pricing, quattro filosofie diverse
Da qui derivano quattro politiche di pricing che lo studio può adottare, ciascuna con esiti differenti sul tasso di accettazione e sul mix di pazienti che entreranno in cura. Le rappresento in Figura 3.
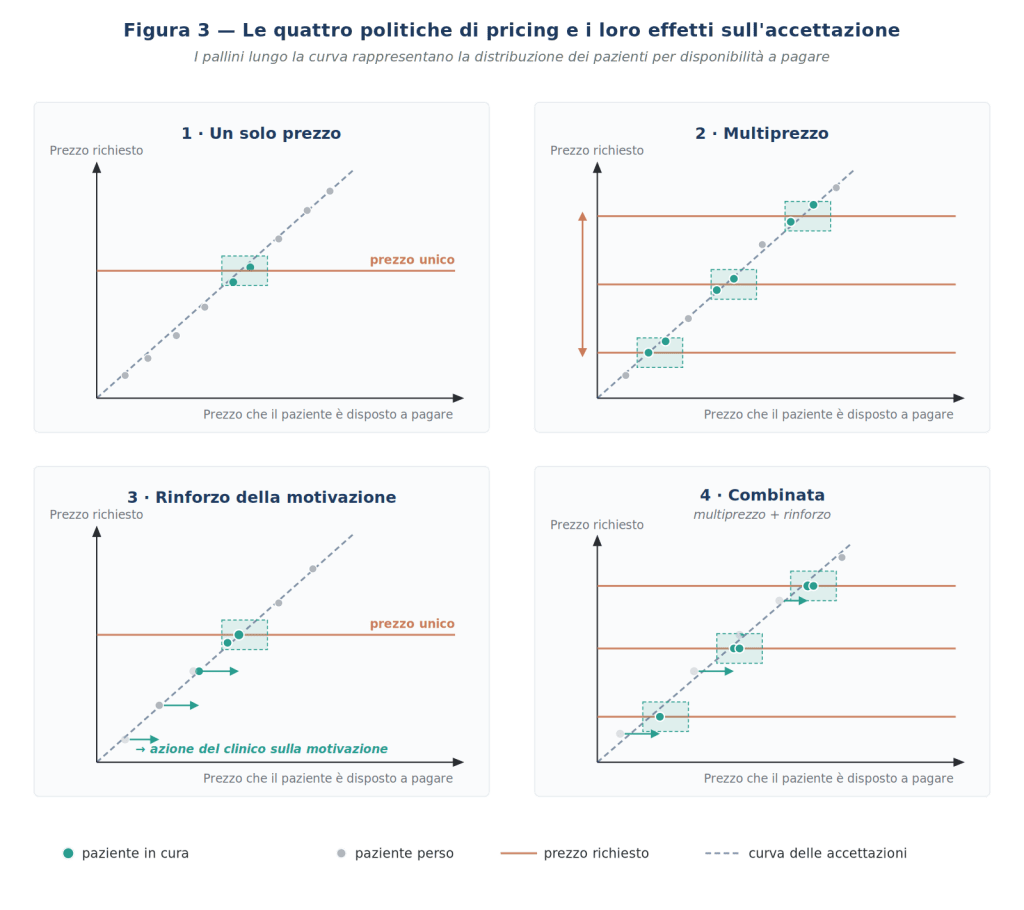
Politica 1 — Un solo prezzo. È la politica più diffusa: per ogni trattamento, un prezzo univoco. Cattura solo i pazienti la cui disponibilità a pagare cade dentro il range di quel prezzo — cioè una frazione, spesso minoritaria, dei pazienti che entrano in studio. Tutti gli altri vengono persi. Funziona solo in un mercato omogeneo per reddito e motivazione, situazione che oggi non esiste praticamente più.
Politica 2 — Multiprezzo. Lo studio dispone di un ventaglio di prezzi articolato lungo due dimensioni.La prima dimensione è la più immediata: un ventaglio di soluzioni terapeutiche diverse per affrontare la stessa famiglia di problemi clinici, ciascuna con costi diversi perché diversi sono materiali, tempi, complessità e garanzie. Riabilitazione fissa su impianti, riabilitazione parziale, protesi totale: la scelta avviene dentro il ventaglio sulla base del colloquio col paziente. Su questa dimensione c’è un ampio consenso in letteratura, ed è la pratica che molti clinici già adottano quando “mettono nel piano di trattamento tutte le soluzioni possibili” con i loro pro e contro.
La seconda dimensione è più sottile e tocca un punto su cui mi sembra utile essere chiari, perché è quello su cui spesso si accendono discussioni deontologiche. Il modello consente, in alcune circostanze, parcelle diverse anche per lo stesso trattamento — non sull’identità del paziente o sulla sua solvibilità presunta, che sarebbe arbitrio inaccettabile, ma su variabili cliniche oggettivamente accertabili e dichiarabili che modificano la prognosi attesa per quel paziente specifico. Igiene domiciliare attesa, qualità del tessuto residuo, posizione anatomica favorevole, collaborazione presunta: variabili che, prese insieme, possono spostare significativamente il risultato atteso al di sopra o al di sotto della media. A parità di atto, prognosi migliore corrisponde a un valore atteso maggiore — e il valore atteso, non il costo dell’atto in sé, è ciò che il paziente compra. Il vincolo perché questa differenziazione resti eticamente fondata è duplice: le variabili devono essere oggettive e parametrabili (non lasciate al fiuto del clinico) e devono essere dichiarate al paziente nel piano di trattamento (non rimanere implicite).
Su entrambe le dimensioni, la politica multiprezzo aumenta il tasso di accettazione rispetto al prezzo unico, ma è una politica essenzialmente passiva: insegue il mercato senza tentare di modificarlo. Dare al paziente un menù di alternative coerenti, non un’unica imposizione, è la sua forza. Non lavora però sulla motivazione del paziente — su quella interviene la politica successiva..
Politica 3 — Rinforzo della motivazione. È la politica attiva: lo studio non insegue il paziente ma lavora durante la visita per spostare la sua motivazione (e quindi la sua disponibilità a pagare) verso destra. Gli strumenti per farlo sono cinque, e li elencavo già nel 1995 in una lista che, a riguardarla oggi, regge ancora bene:
- l’immagine esterna, ossia il grado di fiducia che il paziente porta con sé prima di entrare (oggi: reputazione online, recensioni, posizionamento di marca);
- la qualità del contatto umano durante la visita;
- l’immagine interna, cioè la qualità del personale, dello studio fisico, del servizio ricevuto;
- lo status simbolico che lo studio riesce a proiettare sul paziente (il “diventerai il paziente di uno studio così”);
- le modalità con cui si richiederà il pagamento (oggi: rateizzazione, finanziamenti dedicati, pagamenti dilazionati).
Questi cinque elementi sono, in linguaggio attuale, leve di value-based pricing applicate alla relazione clinica. Se ben gestiti, agiscono come “plus” e spostano la curva verso l’alto; se mal gestiti o assenti, agiscono come “minus” e abbassano la disponibilità a pagare al di sotto del livello iniziale.
Politica 4 — Combinata. Lo studio prima lavora attivamente sulla motivazione del paziente durante la visita; poi, alla fine, sceglie dentro un ventaglio di prezzi quello più coerente con il range di tolleranza che si è effettivamente formato. È la sintesi delle politiche 2 e 3, ed è la politica che genera, a parità di tutto il resto, il numero più alto di accettazioni e il prezzo medio più alto sul totale dei pazienti entrati in cura. Oggi, in trattamenti complessi come implantologia estesa, ortodonzia adulta, riabilitazioni multidisciplinari, è di fatto l’unica politica che permette di tenere insieme volumi di accettazione e marginalità.
Una cornice etica: lo studio come sistema sanitario di prossimità
A questo punto è necessaria una considerazione che nel modello del 1995 era implicita e che oggi merita di essere esplicitata, perché senza di essa la politica multiprezzo — soprattutto nella sua seconda dimensione, quella delle parcelle differenziate per stesso trattamento — può apparire come un’ottimizzazione di margine. Non lo è. È invece un dispositivo che si comprende solo guardando alla funzione complessiva dello studio dentistico privato nel sistema sanitario italiano.
Lo studio dentistico privato, anche il più piccolo, inserito in una comunità è di fatto un piccolo sistema sanitario di prossimità. Non eroga solo prestazioni: fa prevenzione primaria e secondaria, fa cura, e — questo è il punto che spesso resta in ombra — finanzia anche le cure dei propri pazienti, attraverso piani di investimento, anticipi di spese, dilazioni di pagamento. È un ruolo che il sistema sanitario pubblico in odontoiatria non copre, e che resta in piedi solo perché gli studi privati lo assorbono. È funzione sociale, non sottoprodotto del business.
Questa funzione sociale poggia su un meccanismo scomodo da nominare ma strutturale all’odontoiatria privata italiana: il sussidio incrociato. Sul lato offerta, le prestazioni più redditizie sostengono quelle in perdita ma necessarie. Sul lato domanda, i pazienti che possono dare di più contribuiscono a tenere accessibile la cura per chi può dare di meno. Senza differenziazione, il meccanismo si rompe — e a rompersi non è un margine, è l’accesso. Se il prezzo deve essere uguale per tutti e il pubblico non copre, lo studio ha solo due strade: o lo fissa così alto da tagliar fuori la fascia meno abbiente, o lo fissa così basso da non reggersi in piedi. Tertium non datur.
Dentro questa cornice, le parcelle diverse per lo stesso trattamento non sono uno strumento commerciale ma un raffinamento del meccanismo di sussidio incrociato. La condizione perché funzionino eticamente — torno sul punto perché è dirimente — è che la differenziazione poggi su variabili cliniche oggettive e dichiarabili che modificano la prognosi attesa, non sull’identità del paziente. Se questa condizione è rispettata, la differenziazione diventa lo strumento che permette allo studio di continuare a curare tutti i pazienti che entrano, non solo chi può pagare la mediana.
È una posizione meno diffusa di quella che postula la rigida parità formale di prezzo a parità di trattamento, e capisco che ad alcuni colleghi suoni dissonante. Ma credo che non si possa difendere la funzione sociale dell’odontoiatria privata — che è uno dei pilastri della sua resistenza nel tempo — senza guardare con onestà ai meccanismi che la rendono possibile.
Una nota sulla natura delle preferenze del paziente
C’è un ultimo punto che merita di essere esplicitato, perché tocca la differenza fra proporre una soluzione e vendere una soluzione — distinzione cruciale e oggi spesso confusa.
Quando si dice che il dentista deve “capire cosa vuole il paziente” si presuppone, implicitamente, che il paziente abbia già un sistema di preferenze definito e che il clinico debba semplicemente leggerlo. Il modello del 1995 — riletto oggi — suggerisce qualcosa di diverso: le preferenze del paziente non sono già date, si formano e si chiariscano nel corso della visita.
Si pensi all’esperimento mentale: se il paziente entrasse in studio con la sua scheda di preferenze appesa al collo, e con il reddito disponibile per la salute scritto sopra, la proposta ottimale sarebbe già determinata e la visita potrebbe ridursi a un calcolo. Il fatto che invece la visita serva — che condurla bene o male produca esiti diversi — è il segno che quella scheda non c’è, o c’è solo in forma incompleta. Il clinico inferisce le preferenze dal colloquio, ma allo stesso tempo contribuisce a formarle, magari impegnandosi a sostenere la percezione dell’idea di salute del paziente se questa fosse inferiore a quanto sarebbe nel suo interesse di lungo periodo.
È esattamente questo che distingue il proporre dal vendere: chi vende lavora contro le preferenze del cliente per piegarle al proprio interesse, chi propone bene aiuta quelle preferenze a emergere nella loro forma più completa. Il paziente lo sente, e di solito reagisce in modo opposto ai due atteggiamenti. La politica del rinforzo della motivazione — la Politica 3 di cui si è detto sopra — vive di questa distinzione: se viene esercitata come tecnica di chiusura è inefficace e moralmente discutibile; se viene esercitata come accompagnamento è efficace ed eticamente fondata.
C’è una conseguenza non banale di questa concezione, che merita di essere notata. Se le preferenze del paziente si formano nella visita, allora anche il reddito disponibile per la salute non è un dato fisso: è una quota del reddito che il paziente decide di destinare alle cure, e quella quota dipende dalla percezione che ha del concetto di salute — variabile, anche questa, che si costruisce nella relazione clinica. Per chi considera la cura un accessorio, il reddito disponibile per la salute è ciò che avanza dopo le altre voci. Per chi la considera prioritaria, quel reddito si espande — fino a comprimere altre spese, o ad accettare un finanziamento. Quindi il reddito è un vincolo empirico importante, ma non è un vincolo concettuale assoluto: è un dato che si forma anche dalla relazione clinica, non solo dalla busta paga. La conduzione della visita ha un effetto, indiretto ma reale, sul vincolo stesso entro cui la disponibilità a pagare si esprime.
Cosa lo studio può effettivamente controllare
Una volta letto il modello, è utile chiedersi cosa il titolare può fare operativamente. Il modello classifica gli interventi in due famiglie.
La prima è la costruzione del ventaglio di prezzi, cioè la disponibilità di un’articolazione di proposte coerenti per ciascun trattamento, ciascuna con i suoi costi standard, i suoi materiali, i suoi tempi e le sue garanzie. È un lavoro di pricing strutturale che richiede contabilità analitica e controllo di gestione, ed è il tipo di lavoro per cui oggi esistono in Italia strumenti formativi di buon livello.
La seconda è la gestione attiva della motivazione durante la visita, attraverso i cinque elementi sopra. Su questa famiglia la letteratura italiana è molto più povera, perché il tema sconfina nella psicologia della scelta, nella health communication, nell’economia comportamentale applicata al setting sanitario. Ed è proprio qui che il modello del 1995 — dopo trent’anni — continua a fornire la mappa più semplice e operativa di cui io abbia notizia.
Una “correzione” finale, prima di formulare il prezzo da richiedere, va fatta su tre variabili tecnico-cliniche che competono al clinico: la difficoltà tecnica del caso, il risultato prevedibile, la collaborazione presunta del paziente. Sono variabili che riflettono il rischio assunto dallo studio e che, in linguaggio gestionale moderno, andrebbero parametrate come margine rischio aggiuntivo al prezzo base.
Verso un’analisi economica del pricing odontoiatrico
Riprendo qui la domanda iniziale: il modello è ancora utile? La mia risposta, dopo trent’anni, è che è più utile oggi di allora, per tre ragioni.
Primo, perché il contesto si è effettivamente avverato: ipercompetizione, paziente informato e comparante, margini ridotti. Lo studio che lavora “a un solo prezzo” oggi sopravvive solo se si è ritagliato una nicchia di paziente omogeneo, una situazione sempre più rara.
Secondo, perché il modello fornisce un ponte fra il filone gestionale (fortissimo sul lato offerta) e il filone della comunicazione clinica (forte sul versante relazionale ma povero di formalismi). Senza questo ponte, i due filoni restano scollegati e il titolare deve ricostruirsi mentalmente la connessione.
Terzo, perché agganciandolo alla letteratura di economia comportamentale che oggi è disponibile — Kahneman, Thaler, Ariely, Simon — il modello acquista una legittimità scientifica che nel 1995 non poteva avere. La “soggettività” della motivazione che proponevo allora non era altro che l’anticipazione, in campo odontoiatrico, di concetti che la teoria delle decisioni avrebbe sistematizzato negli anni successivi.
Quarto — ed è la ragione che ho aggiunto in questa versione ampliata — perché il modello fornisce una cornice analitica per comprendere la funzione sociale dello studio dentistico privato come unità sanitaria di prossimità, e per giustificare i meccanismi (sussidio incrociato, differenziazione di prezzo sotto vincoli oggettivi) che permettono all’accesso alle cure di non ridursi alla sola fascia di pazienti che può pagare la mediana. È un argomento che ha implicazioni che vanno oltre la singola pratica gestionale e tocca il modo in cui la professione odontoiatrica si pensa nel proprio rapporto con la collettività.
C’è, ovviamente, un lavoro di applicazione che il modello da solo non fa: definire concretamente il ventaglio dei prezzi per i trattamenti del singolo studio, costruire un sistema di rilevazione della motivazione che funzioni in pratica, decidere come condurre la visita per agire sulle leve giuste. È esattamente il tema di un corso di analisi economica dello studio dentistico, che è il contesto in cui questo articolo si inserisce e a cui rimando il lettore interessato.
In ogni caso, anche letto da solo, il modello fa il suo mestiere: quello di fornire una mappa razionale per un problema — l’accettazione del paziente — che troppo spesso viene trattato come questione di intuito, di carisma o di fortuna. Tre cose che, da consulente, ho imparato a non considerare strategie sostenibili.
Letture suggerite
- Ariely D., Prevedibilmente irrazionale. Le forze nascoste che influenzano le nostre decisioni, Rizzoli, Milano 2008.
- Kahneman D., Pensieri lenti e veloci, Mondadori, Milano 2012.
- Simon H., Confessions of the Pricing Man. How Price Affects Everything, Springer, New York 2015.
- Thaler R.H., Sunstein C.R., Nudge. La spinta gentile, Feltrinelli, Milano 2014.
- Thaler R.H., Misbehaving. La nascita dell’economia comportamentale, Einaudi, Torino 2018.
La versione originale e più sintetica di questo modello fu pubblicata dall’autore su «Mondo Ortodontico», n. 4/95, pp. 391–394, chi fosse interessato a riceverne una copia mi scriva a paolobortolini@studiobortolini.com
Filed under: Dati&analisi |


Lascia un commento